Наш организм — очень сложный механизм. Когда в нем происходят сбои, выявить их и найти конкретную причину бывает сложно. Порой сдача обычных анализов не дает необходимых результатов. Поэтому врачи предлагают провести колоноскопию. Но что это за процедура? Когда и кому он назначается? Давайте разбираться!
Что такое колоноскопия
Под колоноскопией понимают специальную современную диагностическую процедуру. Она основана на применении эндоскопа. Это специальный зонд, позволяющий оценить состояние кишки с внутренней стороны. Благодаря проведению этой диагностики можно осмотреть:
- терминальный отдел подвздошной кишки;
- анальное отверстие;
- илеоцекальный канал;
- прямую кишку, но только до точки входа в слепую кишку.
Методика базируется на применении колоноскопа, который представляет собой длинный и очень гибкий зонд. На самом конце устройства размещается маленькая видеокамера, оснащенная подсветкой, и окуляр. В ходе диагностики часто берутся ткани для исследования. Поэтому аппарат дополнен щипцами. Также прибор оснащается трубкой, через которую производится подача воздуха.
Больно ли делать колоноскопию кишечника
Проводится процедура посредством введения трубки колоноскопа через прямую кишку. Поскольку зонд достаточно мягкий и очень гибкий, он без труда гнется. За счет этой особенности прибор легко и весьма деликатно продвигается по всему кишечнику. При этом аппарат не причиняет человеку боли, не травмирует внутренний ткани и органы.
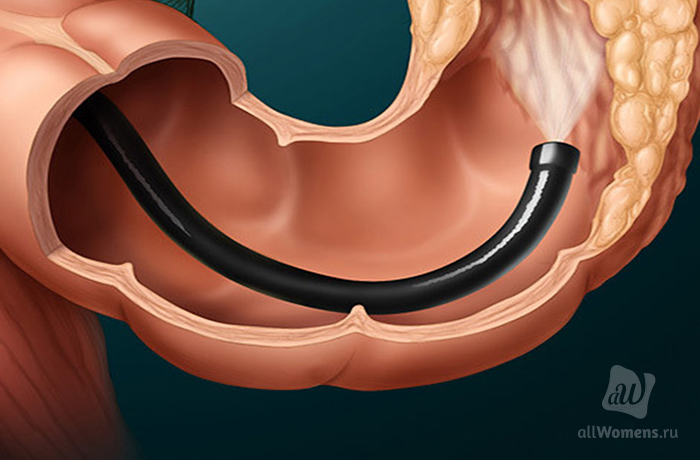
Зачем нужна колоноскопия
В ходе диагностики на экран устройства через камеру выдается изображение. Благодаря ему доктор зрительно может оценить состояние органа. Также камера делает качественные и четкие снимки. Увеличение производится в десятикратном размере.
Помимо осмотра, колоноскопия предоставляет возможность произвести некоторые лечебные процедуры. Можно удалить инородные тела из кишечника, опухоли, полипы, различные другие доброкачественные образования. В ходе этой процедуры можно остановить кровотечение и взять ткани на гистологию.
Когда и кому назначается колоноскопия
Показания к проведению колоноскопии бывают самыми разными. Диагностика рекомендована в некоторых экстренных случаях, к числу которых относятся:
- наличие инородного тела в кишечнике;
- непроходимость;
- стеноз;
- кишечное кровотечение.
В таких ситуациях проведение подобных манипуляций носит не столько диагностический, сколько терапевтический характер, поскольку методика позволяет помочь пациенту без операционного вмешательства.
Но есть и другие показания к проведению компьютерной колоноскопии. Одно из них — возраст старше 50 лет. В данном случае колоноскопия носит профилактический характер. Даже если у человека нет жалоб на здоровье, это не может гарантировать отсутствия различных патологий. Например, рак дистальных отделов часто развивается практически бессимптомно.
Также рекомендуется пройти колоноскопию при обнаружении крови в каловых массах, при наследственной предрасположенности к образованию в кишечники полипов. Если в роду были те, кто страдал от рака этого органа, раз в год с профилактической целью тоже нужно проходить малоприятную, но необходимую процедуру.

Среди прочих показаний стоит отметить стремительную и беспричинную потерю веса, наличие гнойных выделений и слизи в кале, высокие показатели СОЭ, анемии, боль по всей длине кишечника, наличие поливов, неустойчивый стул, хронические запоры. Последняя категория пациентов находится в особой категории риска. Когда у человека систематически наблюдаются запоры, тугой стул может спровоцировать травмирование анального отверстия и стенок кишечника. Как результат — возникновение серьезных воспалений, поэтому детальное обследование необходимо.
Подготовка к колоноскопии
Чтобы процедура прошла хорошо, к ней надо правильно подготовиться. Что это означает?
Бесшлаковая диета
В первую очередь, необходимо придерживаться специальной диеты. Бесшлаковый рацион питания позволяет очистить просвет кишечника, что необходимо перед диагностикой. Ко всему прочему, подобное меню позволяет вывести из организма все шлаки, который скапливаются в организме годами из-за не слишком правильного питания. Ведь алгоритм накопления шлаков таков, что они остаются внутри организма в виде отложений на слизистой оболочке кишечника.

По этой причине в ходе проведения виртуальной или капсульной технологии затруднительно. Эндоскопическая картина искажается, а введение аппарата безболезненно становится невозможным. Поэтому когда спрашивают о том, больно ли делать колоноскопию, нельзя говорить однозначно. Тут все индивидуально, и многое зависит о того, как правильно удалось подготовиться к процедуре.
Итак, что представляет собой бесшлаковый рацион? Такая диета базируется на низкокалорийном питании. В меню вводятся продукты, которые максимально полезны и хорошо усваиваются организмом, не оседая на слизистой.
Не менее важно исключить из рациона копчености, соленья, жирную пищу и жареные блюда. Придется отказаться от употребления продуктов с клетчаткой. Невзирая на то, что такая еда считается полезной, она не способна перевариться полностью. Как результат — газообразование и брожение, что вызывает сложности при колоноскопии.
Бесшлаковое питание назначается за 3 дня до проведения процедуры. В меню можно включить ½ банана и отварное яблоко, очищенное от кожуры. А вот капусту следует исключить из рациона как минимум за неделю до даты «икс». Вся пища должна быть приготовлена на пару. Также можно есть вареную еду.
Разрешенные продукты
Как продукты разрешается есть на подготовке:
- сухари;
- манка;
- рис;
- гречка;
- нежирный творог и сыр;
- овсянка;
- постная рыба, в том числе треска, сазан, камбала, минтай, щука, судак;
- кисломолочные продукты без наполнителей;
- вчерашний белый хлеб и гренки из него;
- нежирные рыбные и мясные бульоны.
Также разрешены некрепкий кофе и чай без сахара, макароны из твердых сортов пшеницы, кисели и компоты без мякоти ягод (фруктов), курица, минеральная негазированная вода, говядина, натуральный мармелад, индейка, мед, крольчатина, мясо перепелов, телятина, желе, галетное печенье, суфле.
Оценить качество и правильность подготовки можно по состоянию кала в домашних условиях. В нем не должно быть посторонних примесей, а сам он — прозрачный, бесцветный.
Запрещенные продукты
Также отдельно стоит выделить запрещенные продукты при бесшлаковой диете:
- цельное молоко;
- грибы;
- фасоль;
- водоросли;
- шпинат;
- чечевица;
- овощи;
- лук;
- фрукты;
- горох;
- овощи;
- зелень;
- ягоды;
- молочные продукты с консервантами;
- семечки;
- квас;
- орехи;
- шоколад.
Нельзя кушать пшеничные, кукурузные, перловые, ячневые крупы, соленые продукты, соусы, тушеные блюда, приправы, острую еду, консервы, маринады, баранину, сладости, свинину, сдобу, жирную говядину, запеченные и жареные блюда, ржаной, черный и цельнозерновой хлеб, сладкую выпечку, концентрированные соки, конфеты, алкоголь, сухофрукты. Также под строгим запретом какао и крепкий кофе (американо, эспрессо и т.д.).
Очистка кишечника при помощи препаратов
Еще один важный момент подготовки организма к обследованию — очистка кишечника. Чем чище он будет, тем больше информации сможет получить врач. Поэтому следует вывести все каловые массы. Для этого обычно ставится клизма.

Но есть и альтернатива — специальные лекарства. К числу наиболее распространенных решений относятся Лавакол и Фортранс. Часто подготовка производится Мовипрепом или используется другой специальный порошок. Слабительные средства нужно принимать за сутки до обследования.
Есть и другие рекомендации касаемо медикаментов. За 10 суток для назначенной колоноскопии следует отказаться от приема:
- препаратов железа;
- активированного угля;
- Лопедиума, Имодиума и других препаратов для остановки диареи;
- НПВС;
- различных лекарств, которые разжижают кровь.
Во второй половине дня накануне стоит принять Дицетел, Но-шпу или другой спазмолитик.
Как проводится колоноскопия кишечника
Процедура проводится в несколько этапов. Сначала пациент размещается на кушетке. Ему следует лечь на левый бок и поднять колени, прижав к животу. Затем врач вводит в анальное отверстие зонд и аккуратно, без спешки продвигается его. Для расправления всех складок подается воздух. Аппарат вводится на 2 м, чтобы максимально точно оценить состояние больного. Диагностика длится не более 30 минут.
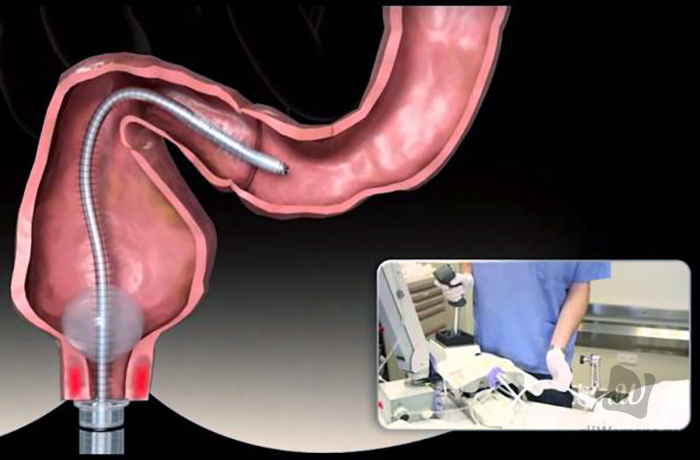
Стоит учесть, что процедура не проводится под общим наркозом. Применяется местная анестезия, и только в том случае, если у человека повышенный болевой порог. Иногда используется метод седации. Но ее применение снижает уровень диагностической точности. Обычно доктор обрабатывает анальное отверстие только антисептическим средством.
Противопоказания к колоноскопии
Но не всем больным можно делать колоноскопию. Есть ряд противопоказаний, у числу которых относятся:
- парапроктит;
- шоковое состояние больного, при котором давление падает ниже отметки 70;
- перитонит;
- респираторные инфекционные заболевания, когда температура тела повышена, а дыхание затруднено;
- сердечная недостаточность;
- патологии свертываемости крови;
- острые кишечные инфекции.
Также нельзя проводить обследование при болезни Крона, при обострении дивертикулита или колита. Не стоит делать диагностику при симптомах гриппа или прочих инфекциях. Не менее важно оценить все риски, если в анамнезе у пациента есть острая стадия геморроя, анальные трещины, сахарный диабет, месячные, сильное анальное кровотечение, беременность, крупная грыжа, болезни сердца, заболевания легких, плохо очищенный кишечник.
Что можно есть после колоноскопии
Если колоноскопия проводилась без применения наркоза, то восстановление будет легким. Основное условие реабилитации — правильное питание. Постепенно все продукты, рекомендованные в период подготовки, можно заменить на привычные.

После этого метода диагностики рекомендуется ввести рацион пищу, которая быстро и легко усваивается. При этом она не должна провоцировать повышенного газообразования или раздражения слизистой. Нужна питательная пища, но без эффекта переедания. Кушать рекомендуется маленькими порциями, но часто. Оптимально — до 6 раз за день. Важно спланировать прием пищи так, чтобы он приходился на одно и то же время. Это позволит кишечнику хорошо адаптироваться к новым нагрузкам.
Альтернатива колоноскопии кишечника
Как показывает медицинская практика, есть хорошие альтернативы для стандартной версии диагностики. К числу таковых вариантов стоит отнести:
- МРТ;
- ирригоскопию;
- ректороманоскопию;
- фиброколоноскопию.
Нельзя сказать, что какой-то метод лучше или хуже. Просто есть разница в самой технологии проведения.
Узнать больше о том, как проводится такая процедура, можно из видео:






